

大腸癌
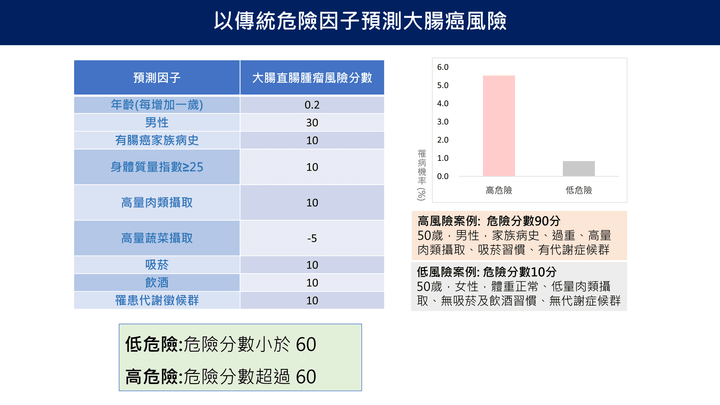
以傳統危險因子預測大腸癌風險
- 依傳統危險因子包含年齡、性別、家族病史、BMI、飲食習慣、生活行為與代謝症候群等因素給予風險分數,總分超過60分為高風險。範例顯示不同風險群對應之罹病機率,有助於早期篩檢與預防介入。
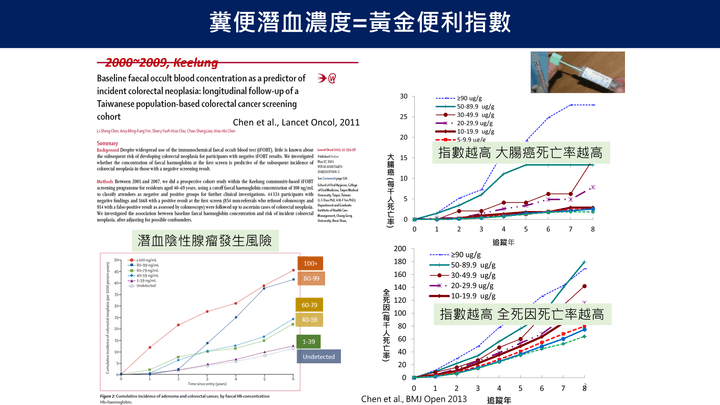
糞便潛血濃度=黃金便利指數
- 實證研究指出糞便潛血濃度越高者,未來罹患大腸腺瘤或大腸累積風險與死亡率顯著上升。結果支持以黃金便利指數進行風險分層與精準篩檢可行性。
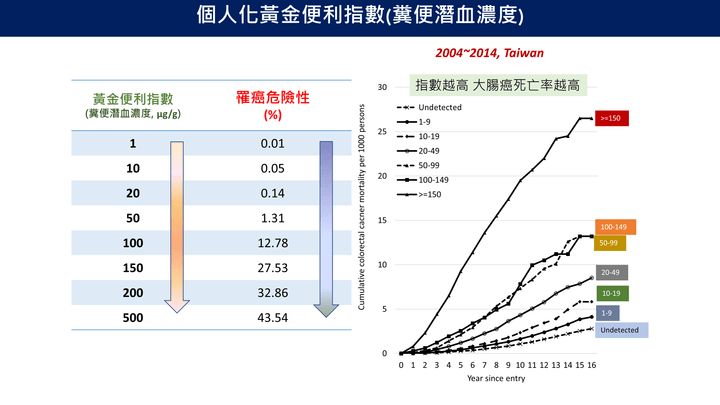
個人化黃金便利指數(糞便潛血濃度)
- 「黃金便利指數(糞便潛血濃度)」與大腸癌風險具高關聯性。當濃度由1 μg/g提升至500 μg/g時,罹癌風險從0.01%升至43.54%。實證研究顯示糞便潛血濃度越高,大腸癌死亡率亦顯著上升,具明確劑量反應關係。此科學證據支持以糞便潛血濃度作為個人化篩檢與風險分層依據,強化精準預防策略。
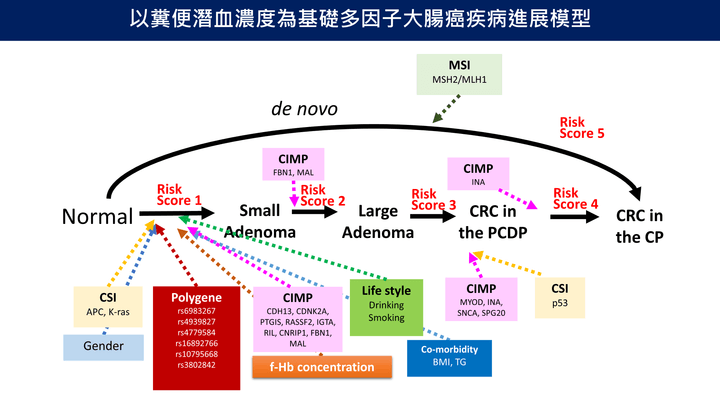
以糞便潛血濃度為基礎多因子大腸癌疾病進展模型
- 從正常狀態到症狀大腸癌多階段進展路徑,結合糞便潛血濃度與基因、生活習慣、共病等不同因子計算不同階段的風險分數,建立多因子、多疾病狀態個人化風險預測模型。

健康至小腺腫風險因子與風險分數
- 「風險分數1」用於預測從健康到小腺瘤風險計。計算式整合性別、糞便潛血濃度、BMI、三酸甘油脂、飲酒吸菸習慣、基因變異與表觀遺傳標記等多重風險因子,提供個人化風險評估依據。
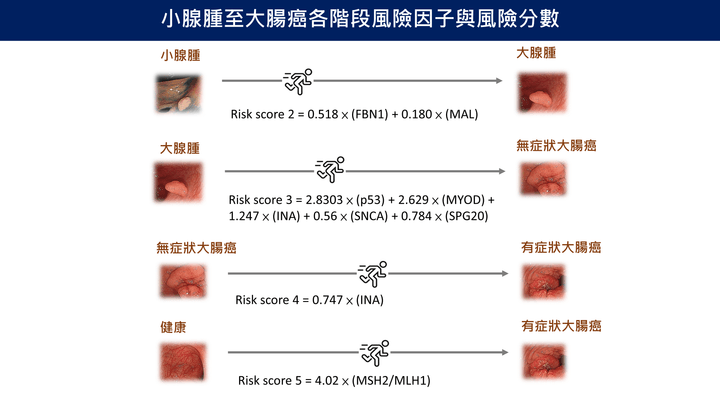
小腺腫至大腸癌各階段風險因子與風險分數
- 「風險分數2-風險分數5 」顯示從小腺瘤進展至症狀大腸癌各階段風險分數模型,依據特定基因與表觀遺傳標記(如FBN1、p53、INA等)計算風險,有助於個人化預測疾病進展與篩檢策略設計。
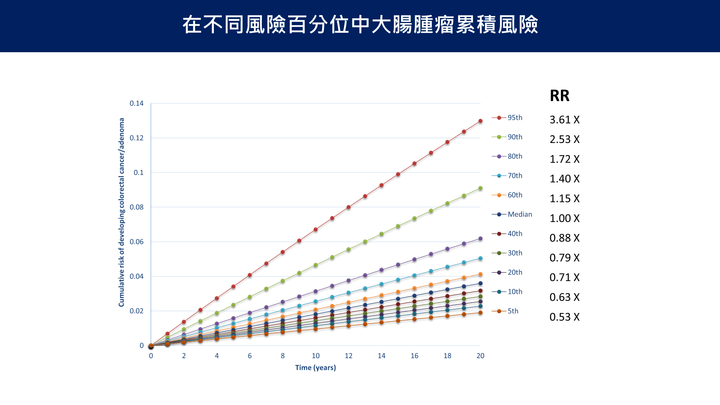
在不同風險百分位中大腸腫瘤累積風險
- 顯示不同風險百分位族群在20年間罹患大腸腺瘤或大腸癌累積風險。高風險族群(如95百分位)相較中位數風險高出3.61倍,顯示風險分層可有效識別高危險個體,作為精準篩檢與預防依據。
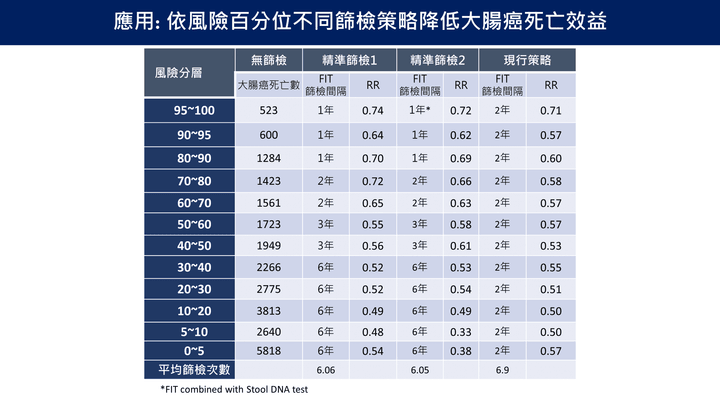
應用: 依風險百分位不同篩檢策略降低大腸癌死亡效益
- 顯示依風險百分位採取不同大腸癌篩檢策略,可有效降低死亡率。相較於兩年一次篩檢。個人化策略在高風險族群具更高死亡降低效益,且平均篩檢次數更少,提升效益同時減少資源浪費。
Copyright © 2019 - Strikingly 提供技術支援








